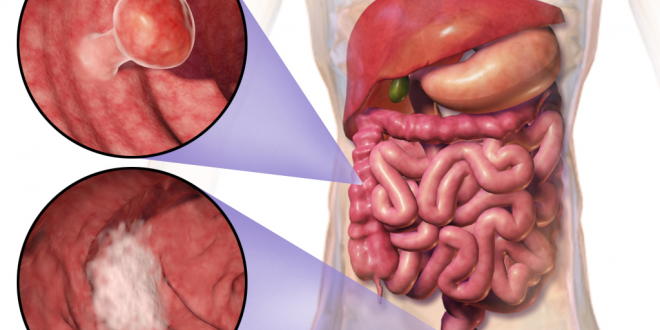
La corretta diagnosi ed il trattamento degli ascessi anorettali richiedono una chiara ed approfondita conoscenza dell’anatomia anorettale, una certa competenza di nozioni batteriologiche, ed esperienza circa l’evoluzione dei processi suppurativi anorettali. Diagnosi e trattamenti non corretti possono, infatti, portare a pericolose recidive e a decorsi postoperatori lunghi e tortuosi che rendono molto scadente la qualità di vita dei pazienti che ne sono affetti. L’ascesso anorettale è di per sé una patologia abbastanza comune, più frequente nei maschi, riscontrabile in adulti sani spesso compresi fra i 40 ed i 60 anni d’età. Tale ascesso può essere unilaterale o bilaterale e può coinvolgere contemporaneamente più strutture anatomiche. Il diabete, quale concomitante problema medico, può spesso riscontrarsi in tale patologia. Circa l’origine dell’ascesso anale, varie e non assolutamente chiare sono le ipotesi fatte. Si parla di infezioni originatesi nell’epitelio che riveste il canale anale e dalle ghiandole anali locate intorno allo sfintere anale interno e nello spazio intersfinterico. Spesso, in pratica, una ghiandola anale, ostruendosi, diviene un serbatoio di batteri enterici e può diffondere l’ascesso, formatosi in varie direzioni lungo vie di minore resistenza, fino ad una invasione bilaterale nel cosiddetto “ascesso a ferro di cavallo”. Luogo e grandezza dell’ascesso spesso determinano nel portatore segni e sintomi caratteristici. La febbre è più comune negli ascessi grandi, nei superficiali è più presente dolore pulsante o continuo. Camminare ed evacuare può essere molto doloroso per il contemporaneo gonfiore perirettale che rende difficile anche sedersi per il dolore provocato dalla compressione dell’ascesso. Il dolore è provocato dalla tensione della cute anale molto ricca di terminazioni nervose. La febbre, pur alla presenza di una massa arrossata, calda e fluttuante in sede perianale, può tuttavia non essere presente. Nel raccogliere la storia del paziente è importante stabilire se il dolore anale è associato a diarrea, a sanguinamento rettale, a sintomi di patologia infiammatoria intestinale (es. malattia di Crohn), ad abitudini sessuali o a patologie generali già conosciute. Durante la visita, l’arrossamento, il gonfiore, l’indurimento, la dolorabilità alla palpazione e la fuoriuscita di materiale purulento dal canale anale sono indicativi della patologia ascessuale. È utile controllare l’eventuale presenza di linfonodi inguinali ingranditi che possono essere indicativi di altre patologie (quali infiammazioni della mucosa anale–proctite; carcinoma anale; etc.). In certi casi, in evidenti casi di ascesso anale, è consigliabile, in fase acuta, rimandare la dolorosissima esplorazione rettale. Mai rimandare l’incisione evacuante in pazienti con diabete o immunodepressi per evitare gravissime infezioni generalizzate. Il trattamento degli ascessi anorettali è essenzialmente chirurgico, poiché essi, infatti, non appena diagnosticati, dovrebbero essere incisi e drenati in anestesia spinale o generale per un trattamento definitivo. Non è indicata l’anestesia locale, non consentendo per il dolore, in fase acuta, un’adeguata esplorazione e valutazione. In media dopo un trattamento chirurgico aggressivo, la degenza media è di tre giorni, e si eseguono, da ospedalizzati, le prime medicazioni che possono rivelarsi molto dolorose tanto da richiedere a volte una lieve sedazione. Successivamente, il trattamento può essere ambulatoriale, se il soggetto è in grado di deambulare autonomamente. La percentuale di recidive, in statistiche riguardanti studi su almeno mille pazienti, è, in media, di circa il tre per cento. L’importanza dell’intervento chirurgico varia a secondo della zona colpita dall’ascessualizzazione, a secondo del grado d’infiltrazione dello stesso e a secondo della grandezza della zona colliquata. Una volta inciso (le incisioni evacuanti devono essere ampie) e drenato completamente l’ascesso, può non essere necessaria una terapia antibiotica di copertura, (bastano attente e regolari medicazioni). Fanno eccezione i pazienti con diabete (più soggetti ad infezioni) e i soggetti immunodepressi, ove può rendersi utile anche l’associazione di più antibiotici per una terapia più potenziata e per una protezione più mirata. Il controllo di alcuni esami di laboratorio (emocromo, elettroliti plasmatici –sodio e potassio-, glicemia, azotemia, transaminasi, proteine etc.) è un ausilio importante per valutare il miglioramento generale e la capacità di difesa dell’organismo dal processo morboso.
Dott. Giardina Gaetano
Dir. Emerito di Chirurgia
 nellattesa.it Settimanale d'informazione socio-sanitaria dell'A.N.I.O.
nellattesa.it Settimanale d'informazione socio-sanitaria dell'A.N.I.O.